চোখের যত রকমের রোগ আছে, তার মধ্যে সবথেকে গুরুত্বপূর্ণ হল রিফ্র্যাক্টিভ এরর অর্থাৎ অসংশোধিত দৃষ্টিহীনতা। ওয়ার্ল্ড হেল্থ অর্গানাইজেশনের সংখ্যাতত্ত্ব অনুযায়ী সারা বিশ্বে ১৫ কোটি লোক অসংশোধিত দৃষ্টিহীনতায় ভোগেন।
এই দৃষ্টিহীনতার চিকিৎসাস্বরূপ চশমা সর্বাধিক জনপ্রিয়। কিন্তু বিজ্ঞানের অগ্রগতির সঙ্গে সঙ্গে চোখ চেয়েছে মুক্তি পেতে চশমার বাঁধন থেকে, আবিষ্কৃত হয়েছে কনট্যাক্ট লেন্স। তারপর কেটে গেছে বহু বছর, সময় বয়ে চলেছে এবং বিজ্ঞান নিয়ে এসেছে এক অসম্ভব স্বপ্নপূরণ। আবিষ্কৃত হয়েছে লাসিক। চশমা নয়, কনট্যাক্ট লেন্স নয়, খালি চোখে দেখা যাবে সব কিছুই। কিন্তু সব কিছুরই একটা সীমাবদ্ধতা থাকে, যেমন আছে চশমার সীমাবদ্ধতা, তেমনই সীমাবদ্ধতা আছে কনট্যাক্ট লেন্সের কিংবা লাসিকের। অতএব, কোনটা কখন কার্যকরি, তা জানা প্রয়োজন। সম্প্রতি এ বিষয়ে কৌতূহল মেটালেন ডা. অয়ন মোহান্ত।
চশমা কী?
আমাদের চোখ একটা স্বয়ংক্রিয় ক্যামেরার মতো। চোখের কিছু গঠনগত ত্রুটি থাকলে, আমরা কোনও বস্তুকে ঝাপসা দেখি। একটি অতিরিক্ত লেন্স ব্যবহার করে আমরা বস্তুটিকে নিখুঁতভাবে দেখতে পাই। চোখের বাইরের এই অতিরিক্ত লেন্সকে একটি নির্দিষ্ট ফ্রেমে লাগিয়ে ব্যবহার করা হয়, একেই বলে চশমা।
চশমা কত রকমের?
চশমা তিন প্রকারঃ ১) ইউনিফোকাল লেন্স, যা সাধারণত ৩৫-৪০ বছর বয়স পর্যন্ত ব্যবহার করা হয়। ২) বাইফোকাল লেন্স, এটি চল্লিশ-এর কাছাকাছি পৌঁছোলে প্রয়োজন বা একে বলা হয় চালশের চশমা। যাতে দূরের দৃষ্টি ও কাছের দৃষ্টির জন্য আলাদা আলাদা লেন্স থাকে এবং মাঝখানে একটি বিভাজন রেখা থাকে। ৩) প্রোগ্রেসিভ লেন্স নামক আরও এক ধরনের চশমা আছে, যাতে কোনও বিভাজন রেখা ছাড়াই ক্রমানুসারে বিন্যস্ত থাকে। আর এই চশমা শৈশব থেকে বার্ধক্য পর্যন্ত যে-কোনও সময় প্রয়োজন হতে পারে।
চোখের পাওয়ার নির্ধারণ করা হয় কীভাবে?
চোখের পাওয়ার নির্ধারণ করার পদ্ধতির প্রথমে একটি কম্পিউটারের সাহায্যে (অরোরিফ্র্যাক্টোমিটার) আমরা প্রাথমিকভাবে চোখের পাওয়ার নির্ধারণ করি। এর দ্বারা পাওয়ার সংক্রান্ত মোটামুটি একটা ধারণা পাওয়া যায়। এরপর প্রত্যেকের আবার হাতেকলমে (ম্যানুয়াল রিফ্র্যাকশন টেস্ট) ট্রায়াল এবং এরর পদ্ধতিতে গ্রহণযোগ্য পাওয়ার নির্ধারণ করা হয়। এই পদ্ধতি সর্বাপেক্ষা গ্রহণযোগ্য।
আর যদি কোনও শিশুর পাওয়ারের ঘাটতি থাকে এবং যদি চশমা না থাকে, ওই চোখে দেখার অভ্যাস তৈরি হয় না। ধীরে ধীরে চোখ অলস হয়ে যায়, একে বলে এমব্লায়োপিয়া বা লেজি আই। তাই প্রত্যেক শিশুর অন্ততপক্ষে ৩-৪ বছর বয়সের মধ্যে একবার দৃষ্টি এবং চশমার পরীক্ষা জরুরি।
শিশুদের ক্ষেত্রে চোখে অ্যাট্রোপিন জাতীয় ঔষধ ব্যবহার করে পাওয়ার নির্ধারণ করা জরুরি। চোখের অভ্যন্তরীণ পেশির অতিরিক্ত সংকোচনশীলতার জন্য পাওয়ার নির্ধারণে গোলমাল হওয়ার সম্ভাবনা, তাই এই বিশেষ ব্যবস্থা।
চশমার ফ্রেম কতটা গুরুত্বপূর্ণ?
আজকাল চশমার ফ্রেম মানেই ফ্যাশনের জগতে নতুন সংযোজন। তাই আকার বা মাপের নতুনত্ব বা অভিনবত্ব আনতে গিয়ে চশমার মূল উদ্দেশ্যের কথা উৎপাদকেরা অনেক সময় ভুলে যান।
ফ্রেম বাছাই করতে গিয়ে কয়েকটি বিষয় জানার প্রয়োজন আছে। একদিকে ফ্রেম শক্তপোক্ত হবে, অন্যদিকে তা হবে হালকা এবং সুরক্ষাদায়ক। দুটি লেন্সকে ঠিকমতো আটকানোর ব্যবস্থা থাকে এবং ফ্রেমের সঙ্গে তা যেন উলম্ব তলে থাকে। চশমার ফ্রেম ব্যবহারে যাতে কোনও অস্বস্তি না হয় তা দেখার দায়িত্ব একজন অপটিশিয়ানের।
যে-সমস্ত পদার্থ দিয়ে ফ্রেম তৈরি করা হয়, সেইগুলি হল বিভিন্ন ধরনের প্লাস্টিক, ধাতু বা ধাতুসংকর এবং এই দুইয়ের মিশ্রণ। প্লাস্টিকের মধ্যে সেলুলোজ নাইট্রেট বা অ্যাসিটেট (সেলুলয়েড ফ্রেম) হতে পারে। ধাতুগুলির মধ্যে স্টিল, নিকেল, রোল্ড গোল্ড বা অ্যালুমিনিয়ামও হতে পারে। ‘রিমলেস’ চশমাতে লেন্সের সাপোর্ট অপেক্ষাকৃত কম থাকে। ফ্রেমের জন্য অ্যালার্জি হওয়া বিচিত্র নয়। এর মধ্যে সবচেয়ে বেশি হয় নিকেলের ফ্রেমে। ফ্রেমের যে-অংশ ত্বকের সংস্পর্শে থাকে সেখানে চাকা-চাকা লাল দাগ, চুলকানি (কনট্যাক্ট ডার্মাটাইটিস) হতে পারে। এছাড়াও ভারী চশমাতে ঘর্ষণ ও চাপের জন্য নাকের বা কানের গোড়ার ত্বকে ঘা হতে পারে।
চশমার ফিটিং-এর সময় কয়েকটি গুরুত্বপূর্ণ মাপ খুবই দরকার। যেমন, দুটি তারারন্ধ্রের মধ্যে দূরত্ব (আইপিডি), নাকের ব্রিজের মাপ, কর্ণমূলের উপরিভাগ থেকে লেন্সের অবস্থান কতদূরে হবে তার মাপ, কাটিং-এর সময় লেন্সের কেন্দ্রের মাপ ও সিলিন্ড্রিক্যাল লেন্সের ক্ষেত্রে অক্ষ-র (অ্যাক্সিজ-এর) মাপ। এইসব দেখার দায়িত্ব একজন ভালো অপটিশিয়ানের।
বড়ো ফ্রেমের কিছু অসুবিধা আছে। প্রথমত চশমা ভারী হলে, লেন্সের কেন্দ্র ঠিকঠাক মেপে লাগানো অসুবিধাজনক। হাই পাওয়ারের ক্ষেত্রে বড়ো ফ্রেমের চশমা এড়িয়ে যাওয়াই ভালো।
প্রথম চশমা বা নতুন চশমাতে অসুবিধা হয় কেন?
চশমা ঠিকমতো চোখের সামনে না বসলে নানা অসুবিধা হতে পারে। নাক ও কানের গোড়ায় অস্বস্তি বা বেশি ঢিলে মনে হচ্ছে কিনা অর্থাৎ চশমা ঠিকমতো ‘ফিট’ করেছে কিনা সেটা দেখা দরকার। প্রয়োজনে কিছুদিন অন্তর দোকানে গিয়ে সব ঠিকঠাক করে নিতে হবে। সবসময় নতুন বা প্রথম চশমা ব্যবহারে কিছু না কিছু অসুবিধা হয়ে থাকে। সেইগুলি কাটাতে মোটামুটি তিন সপ্তাহ সময় লাগে।
যেমন সমতল জায়গা উঁচু নীচু মনে হওয়া, সমান্তরাল জায়গা বাঁকা, সিঁড়িতে ওঠা-নামায় অসুবিধা। কোনও জিনিসের উচ্চতা বা গভীরতা নিয়ে খটকা, বৃত্তাকার জিনিস যেন ঠিক বৃত্তাকার নয়, সাইকেল চালাতে অসুবিধা ইত্যাদি।
আবার বাইফোকাল চশমাতে দুই অংশের সংযোগস্থলে চোখ পড়লে উঁচু-নিচু মনে হওয়া অসম্ভব নয়।
অন্যদিকে হাইপাওয়ারের ক্ষেত্রে মাথাধরা গা বমি-বমি ভাব– এমনটি মনে হতেই পারে। ফ্রেমের জন্য অসুবিধা হতে পারে। লেন্সের কেন্দ্রের অবস্থান ঠিক না হওয়ার জন্য প্রিজমাটিক এফেক্ট– যার ফলে দৃষ্টি ঝাপসা হতে পারে।
চশমা ঠিকমতো ‘ফিট’ না হওয়ার কারণ কী?
১) কোথাও কোনও ভুল না থাকা সত্ত্বেও কেবলমাত্র ‘প্রথম’ চশমা ব্যবহার করার জন্য। অর্থাৎ এটা মানসিক অস্বস্তি।
২) অপ্টোমেট্রিস্টের ব্যবস্থাপত্র অনুসারে চশমা না বানানো।
৩) চশমার ফ্রেমের ত্রুটি।
৪) অপ্টোমেট্রিস্টের প্রেসক্রিপশনে ভুল থাকা।
৫) চশমার কাচের স্বভাবগত কারণ যেমন উচ্চ মাইনাস বা প্লাস পাওয়ারের জন্য।
খুব বেশি ডায়াবেটিস বা চোখের প্রেসার বেশি থাকলে চশমার পাওয়ার ঘনঘন পালটাতে থাকে। সপ্তাহ খানেকের মধ্যেও হতে পারে এই সমস্যা। তাই এই রোগ দুটি থাকলে ডাক্তারবাবুকে জানাতে ভুলবেন না।
কনট্যাক্ট লেন্স কী?
চশমাতে ফ্রেমের সাহায্যে প্রয়োজনীয় পাওয়ার চোখের ১২ মিমি দূরে রেখে দৃষ্টিশক্তি সঠিক করা হয়, তেমনি কনট্যাক্ট লেন্সে চোখের মণির উপর সরাসরি লাগিয়ে দৃষ্টিশক্তি ঠিক করা হয়। মণির উপর এটা ভাসলেও পড়ে যায় না, তার কারণ, অশ্রুর পাতলা পর্দার উপর এটা আটকে থাকে।
এটি ছোটো প্লাস্টিকের বোতামের মতো যা আঙুলের ডগায় রেখে সরাসরি মণির উপর বসানো হয়, আবার ইচ্ছে মতো খোলাও যায়।
কনট্যাক্ট লেন্স দুই ধরনেরঃ
১) সেমি সফ্ট লেন্স, ২) সফ্ট লেন্স
সফ্ট লেন্স দৈনিক ব্যবহার (ডিডব্লুএস) বা একনাগাড়ে অনেক দিন পরার (ইডব্লুএস)– দুরকমেরই পাওয়া যায়। সফ্ট লেন্স অনেক বেশি আরামদায়ক সেমি সফ্ট লেন্সের থেকে।
এছাড়া যাদের বিষম দৃষ্টি বেশি, তাদের জন্য টরিক লেন্স আছে– এটিও সফ্ট লেন্স।
আবার প্রতিমাসে বা ছয় মাস অন্তর পালটানোর লেন্সও আছে যার নাম ডিসপেনসেবল কনট্যাক্ট লেন্স। এটি চোখের পক্ষে খুবই ভালো। কারণ, কম সময় ধরে ব্যবহার করে আবার নতুন লেন্স ব্যবহার করা হয়।
সামগ্রিকভাবে কনট্যাক্ট লেন্সের কী কী সুবিধা আছে?
১) পাওয়ার বেশি হওয়া সত্ত্বেও কনট্যাক্ট লেন্সের মাধ্যমে কোনও বস্তুকে বড়ো বা ছোটো দেখায় না।
২) ফ্রেম না থাকায়, দেখাটা পুরো দৃষ্টিলব্ধ ক্ষেত্র জুড়েই হয়।
৩) কিছু কর্নিয়া রোগের চিকিৎসার ক্ষেত্রে কনট্যাক্ট লেন্সই একমাত্র ভরসা। শিশুদের ক্ষেত্রে অনেকসময় দেখা যায় একটি চোখে অনেকটা পাওয়ার। এইসব ক্ষেত্রে কনট্যাক্ট লেন্স ছাড়া অন্য কোনও উপায় নেই। ১৮ বা ৩৫ বছর বয়সের পর এদের লাসিক করা হয়।
৪) কখনও শিশুদের ছানি অপারেশনের পর হাই প্লাস পাওয়ার পরতে হয়, যা চশমায় সম্ভব হয় না, কনট্যাক্ট লেন্সের সাহায্য নিতে হয়।
৫) এছাড়া কেরাটোকোনাস নামক কর্নিয়ার রোগে কনট্যাক্ট লেন্স ছাড়া গতি নেই।
কোন্ কোন্ ক্ষেত্রে কনট্যাক্ট লেন্স দেওয়া হয় না?
১) যাদের চোখে অ্যালার্জিজনিত কোনও রোগ লেগেই থাকে
২) যাদের ধুলো বা ধোঁয়ার মধ্যে কাজ
৩) বারে বারে যাদের চোখ লাল হয় বা ব্যথা হয়
৪) যাদের চোখের জল কম
৫) উচ্চ ডায়াবেটিস
৬) যারা নিজেদের স্বাস্থ্য ও পরিষ্কার-পরিচ্ছন্নতা সম্পর্কে উদাসীন
উল্লেখ্য, কনট্যাক্ট লেন্স কাউকে জোর করে দেওয়া যায় না। সফলভাবে কনট্যাক্ট লেন্স পরতে গেলে মানসিক প্রস্তুতি সবার আগে দরকার।
কনট্যাক্ট লেন্স-এর ব্যবহারের পদ্ধতি কী?
সকলপ্রকার লেন্স (আরজিপি এবং ডিডব্লুএস) একটানা বারো ঘণ্টা ব্যবহার না করাই ভালো। প্রতি ছয় ঘণ্টা অন্তর আধ ঘণ্টা বা এক ঘণ্টা লেন্স খুলে রেখে আবার ছয় ঘণ্টা টানা লেন্স পরলে তা চোখের মণির পক্ষে ভালো। কারণ, আমাদের মণির খাদ্য বা পুষ্টির উৎস হল অক্সিজেন, যার বেশির ভাগ সরাসরি বাতাস থেকে আসে।
কীভাবে কনট্যাক্ট লেন্সের যত্ন নিতে হবে?
১) লেন্স পরা বা খোলার সময় সাবান দিয়ে হাত ধুতে হবে।
২) লেন্স খোলার পর নির্দিষ্ট দ্রবণে ভিজিয়ে রাখুন। লেন্স পরার পর দ্রবণটি ফেলে দিন।
৩) প্রতিদিন লেন্সের দ্রবণ পালটান ও দ্রবণের পাত্রটি সপ্তাহে একদিন পরিষ্কার করুন।
৪) ডান ও বাম দিকের লেন্স গুলিয়ে ফেলবেন না।
৫) চোখে কাজল না দেওয়াই ভালো। যদি একান্তই দিতে হয়, তবে লেন্স পরার পরই কাজল দেবেন।
৬) আরজিপি (সেমি সফ্ট) লেন্সের ক্ষেত্রে, লেন্স পরিষ্কার করার সময় কখনওই নোংরা জল ব্যবহার করবেন না।
৭) আঙুলে, বিশেষকরে তর্জনীতে নখ রাখবেন না। নখের আঁচড়ে লেন্স নষ্ট হবার ভয় থাকে। এছাড়া চোখে নখের আঘাত লাগতে পারে।
৮) কনজাংটিভাইটিস বা অন্য কোনও কারণে চোখ লাল হলে লেন্স পরা বন্ধ রাখুন এবং চক্ষু বিশেষজ্ঞের পরামর্শ নিন। পরিষ্কার-পরিচ্ছন্নতাই সকল কনট্যাক্ট লেন্স ব্যবহারের প্রাথমিক শর্ত।
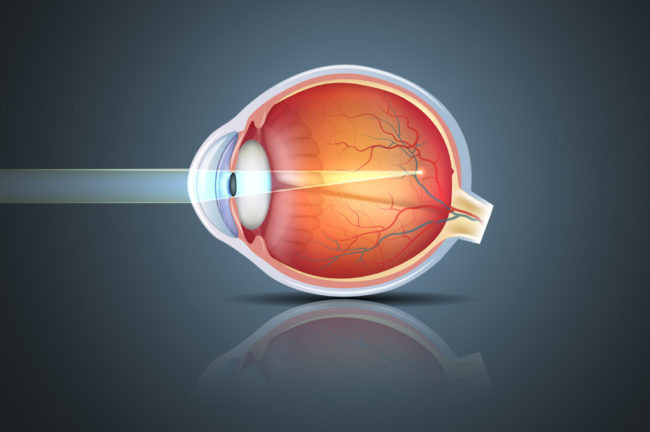
লাসিক কী?
যদি কারও চোখের পাওয়ার হয় মাইনাস ১৩ পর্যন্ত মায়োপিয়া বা প্লাস পাওয়ার ৬ পর্যন্ত হাইপারমেট্রোপিয়া এবং সিলিন্ড্রিকাল পাওয়ার +৬ (অ্যাস্টিগমাটিজম্) পর্যন্ত থাকে এবং বয়সীমা ১৮-৩৫ বছর পর্যন্ত হয়, তাহলে লাসিক করাতে পারেন। তবে ৩৫ বছরের উপর বয়স হলে কিছু নির্দিষ্ট শর্ত পূরণ হলেই তা সম্ভব।
লাসিকের আগে আমরা বেশ কিছু পরীক্ষা করে থাকি, তার মধ্যে অন্যতম হল পেন্টাক্যাম বা কর্নিয়ার বিভিন্ন কোণ থেকে ছবি তুলে কম্পিউটার-এর মাধ্যমে তার বিশ্লেষণ করা। প্রসঙ্গত উল্লেখ্য, কর্নিয়া হল চোখের সামনের স্বচ্ছ অংশ যার উপরে লাসিক করা হয়। অর্থাৎ, কর্নিয়াতে কোনওরকম গঠনগত সমস্যা থাকলে তা এই পেন্টাক্যাম নামক যন্ত্রে ধরা পড়ে যায়। সেসব ক্ষেত্রে আমরা তাদের লাসিক করাতে নিষেধ করি।
এছাড়াও রেটিনা চেক-আপ করাও বাধ্যতামূলক। কারণ, অনেক ক্ষেত্রেই মায়োপিক রোগীদের রেটিনা পরীক্ষা করে কিছু দুর্বলতা পাওয়া যায়। লাসিকের আগে তার চিকিৎসা করিয়ে নেওয়া অত্যন্ত জরুরি।
লাসিক করার আগে রোগীকে অজ্ঞান করা বা কোনও ইঞ্জেকশন দেওয়ার প্রয়োজন হয় না। শুধুমাত্র এক ফোঁটা ওষুধ দিয়ে চোখকে অবশ করে নেওয়া হয়। রোগী কোনওরকম ব্যথা অনুভব করেন না।
এরপর মাইক্রোকেরাটম নামক একটি যন্ত্রের সাহায্যে নিখুঁতভাবে কর্নিয়ার একটি ছবি তোলা হয়। ছবিটি তোলার পর এক্সাইমার লেজারের সাহায্যে কর্নিয়াটির আকারের পরিবর্তন করে দেওয়া হয়। ব্যস, হয়ে গেল লাসিক চিকিৎসা। এক একটি চোখে পাঁচ মিনিটেরও কম সময়ে লাসিক সম্পন্ন হয়।
ভাবতে গর্ব হয় এই যে এক্সাইমার লেজার আবিষ্কারের সঙ্গে জড়িয়ে আছেন দুই ভারতীয়। প্রথমজন বাঙালি ড. মণিলাল ভৌমিক যিনি প্রথম এক্সাইমার লেজার আবিষ্কার করেন এবং অপরজন ড. রঙ্গস্বামী শ্রীনিবাসন যিনি প্রথম প্রমাণ করেন যে, এটিকে চোখের উপর প্রয়োগ করা সম্ভব। অনেকে এমন আছেন যাঁরা লাসিক করাতে এসেছেন কিন্তু এমন প্রফেশনে আছেন যেখানে চোখে চোট লাগার প্রবণতা বেশি যেমন, খেলাধূলা করেন, পুলিশের চাকরি করেন বা করবেন ইত্যাদি। এঁদের ক্ষেত্রে আমরা পিআরকে করে থাকি। এতে আমরা কর্নিয়ার ফ্ল্যাপ না তুলে শুধুমাত্র এপিথেলিয়াম তুলে লেসার প্রয়োগ করি। এরপর একটি কনট্যাক্ট লেন্স লাগিয়ে দেওয়া হয়। এই এপিথেলিয়াম কর্নিয়ার উপর দিয়ে পুনরায় গজিয়ে যায়। তবে পিআরকে সাধারণত মাইনাস ৩ থেকে মাইনাস ৪-এর বেশি পাওয়ার থাকলে করা হয় না।
আরও একটি খবর আপনাদের জানিয়ে রাখি, সম্প্রতি মার্কিন সরকার নৌবাহিনীর পাইলটদের ও নাসার মহাকাশচারীদের লাসিক করানোর অনুমতি দিয়েছেন। এর থেকে আপনারা নিশ্চয়ই বুঝতে পারছেন লাসিক চিকিৎসা কতখানি নিরাপদ।
অতএব, চশমা নাকি কনট্যাক্ট লেন্স নাকি লাসিক, এ নিয়ে আপনার ডাক্তারবাবুর কাছে পরামর্শ নিন।
চশমা জীবনের শুরু থেকে শেষ পর্যন্ত ব্যবহার করা যায়, যদি অসম পাওয়ার থাকে তবে দুটি চোখ একসঙ্গে ব্যবহার করার উদ্দেশ্যে কনট্যাক্ট লেন্স বা লাসিকের প্রয়োজন হয়।
আবার কেউ যদি মনে করেন চশমা একটি বোঝার মতো, তাদের জন্য কনট্যাক্ট লেন্স বা লাসিক পদ্ধতি রয়েছে। কনট্যাক্ট লেন্স কখনও কখনও ৩৫-৪৫ বছর বয়সের পর ব্যবহারের কিছু কিছু অসুবিধে দেখা দেয়। কনট্যাক্ট লেন্স দিনের কিছু সময় ব্যবহার করা যায় বাকি সময় তাকে চশমার সাহায্যে চলতে হয়।
লাসিক ১৮-২০ বছর বয়সের আগে করা যায় না, তবে এ পদ্ধতির পর চশমার সাধারণত প্রয়োজন হয় না, হয় চল্লিশ পেরোলে কাছে দেখার জন্য।